Региональная медицина - это система первичной помощи, стационаров и профилактики, где доступность определяется не только числом врачей и зданий, но и управлением потоками пациентов, работой регистратур, ФАПов и маршрутизацией. Очереди, кадровый дефицит, ремонт и новые программы связаны: проблема редко решается одной мерой - нужен набор согласованных управленческих шагов.
Распространённые мифы и реальная картина в здравоохранении региона

- Миф: очереди возникают только из-за нехватки врачей. Реальность: часто решают расписание, маршрутизация, доля повторных визитов и качество первичного приёма.
- Миф: "электронная запись" автоматически убирает очереди. Реальность: без единых правил слотов, фильтрации причин обращения и контроля неявок электронная регистратура лишь переносит очередь в цифровой канал.
- Миф: ФАП - это "пункт выдачи направлений". Реальность: ФАП может закрывать значимую часть первичных сценариев, если есть полномочия, оснащение и понятная связь с врачом/ЦРБ.
- Миф: ремонт больницы сам по себе улучшит качество помощи. Реальность: без пересборки процессов (логистика пациента, инфекконтроль, разделение потоков) эффект ограничен.
- Миф: новые программы - это всегда дополнительные деньги "сверху". Реальность: чаще это перераспределение, софинансирование и жёсткие показатели, которые требуют готовности управленческой команды.
Быстрые практические советы для жителей и организаторов
- Если нужно записаться к врачу онлайн, заранее сформулируйте цель визита (симптом, справка, контроль), чтобы выбрать правильный тип слота и снизить риск "перезаписи".
- Когда электронная регистратура записаться на прием не позволяет (нет слотов/ошибка), фиксируйте обращение через альтернативный канал (колл-центр/регистратура) и уточняйте регламент записи на "внеплановые" состояния.
- При ухудшении состояния уточняйте критерии, когда нужен вызов врача на дом, а когда - неотложная помощь: это снижает перегруз участковой службы и ускоряет помощь тем, кому она критична.
- Если рассматривается платный прием врача в клинике, проверьте, какие исследования и консультации можно получить по ОМС по направлению, чтобы не дублировать услуги.
- Чтобы пройти диспансеризацию бесплатно, заранее узнайте, где в регионе организованы "потоковые" дни и какие обследования доступны по возрасту/группе риска - так профилактика реально сокращает будущие очереди к узким специалистам.
Очереди и доступность: анализ проблемных точек
Очереди и доступность в региональном здравоохранении - это не только "сколько дней ждать", а совокупность барьеров на пути пациента: запись, дозвон, реальная явка, время ожидания в день визита, доступ к обследованиям и повторным консультациям. В управленческом смысле сюда же относится способность системы направить пациента в правильную точку маршрута с первого раза.
Границы понятия важно фиксировать: проблема очередей не равна проблеме "нет талонов". Очередь может возникать из-за неправильной нарезки расписания, дублирования визитов (когда на первичном звене не закрывают запрос), отсутствия дистанционных повторных консультаций и из-за слабой координации между поликлиникой, стационаром и диагностикой.
Практически полезно разделять доступность на несколько контуров: доступность первичного контакта (запись/дозвон), доступность квалификации (врач нужного профиля), доступность диагностики (окна на исследования) и доступность непрерывности (понятный план наблюдения без лишних "кругов" по кабинетам).
Кадровый потенциал: дефицит, мотивация и удержание специалистов
Кадровый контур работает как система: привлечение без удержания даёт краткосрочный эффект, а удержание без планирования нагрузки ведёт к выгоранию и падению качества. Управляемость появляется, когда регион и медорганизация связывают нагрузку, условия труда, обучение и прозрачные правила оплаты в один цикл.
- Описание реальной нагрузки: разложите поток на первичные/повторные визиты, "бумажные" обращения, телемедицинские консультации, административные задачи; без этого ставки и расписание всегда будут "мимо".
- Нормирование и перераспределение функций: часть задач переводится на средний медперсонал и регистратуру (подготовка документов, обзвон, маршрутизация), чтобы врач занимался клиникой, а не логистикой.
- Удержание через условия: жильё, адаптация, наставник, понятные правила отпусков/графика, доступ к оборудованию и расходникам - это часто сильнее "разовой выплаты".
- Обучение как инструмент качества: регулярные разборы случаев, клинические маршруты, единые протоколы для типовых жалоб снижают вариативность и число повторных визитов.
- Управление очередью через компетенции: расширяйте возможности первичного звена закрывать запрос (в пределах полномочий), чтобы меньше направлений уходило к узким специалистам "на всякий случай".
- Честная обратная связь: системно разбирайте причины жалоб (не как поиск виноватых, а как поиск дефектов процесса: запись, ожидание, коммуникация, маршрутизация).
ФАПы и первичное звено: текущие функции и системные пробелы
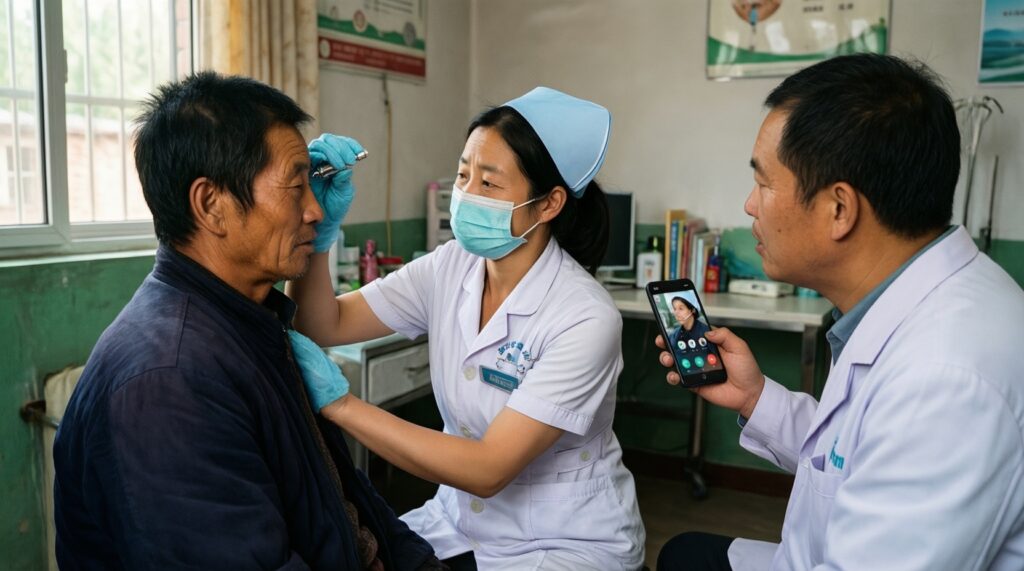
ФАП и первичное звено применяются там, где нужен быстрый "первый контакт" и контроль хронических состояний рядом с домом, а также там, где важна профилактика и раннее выявление. Эффективность упирается в полномочия, оснащение, связь с врачом и понятные маршруты до поликлиники/ЦРБ.
- Острые, но не критические состояния: первичная оценка, решение о маршруте (наблюдать, направить, вызвать неотложку) и документирование, чтобы пациент не "путешествовал" между кабинетами.
- Диспансерное наблюдение: контроль параметров, напоминания, подготовка к консультации врача - снижает число внеплановых обращений и "срывов" лечения.
- Профилактика и скрининг: организационная роль ФАПа и поликлиники критична, когда жителю нужно пройти диспансеризацию бесплатно без сложной логистики.
- Вакцинация и санитарное просвещение: работа с отказами, информирование о противопоказаниях и маршруте при побочных реакциях.
- Маршрутизация к диагностике: подготовка направления и сбор базовых данных, чтобы визит к врачу был "результативным", а не ознакомительным.
Ремонт и инфраструктура больниц: объёмы работ и стандарты качества
Ремонт - это управленческий проект, а не только стройка. Его цель в здравоохранении - обеспечить безопасность, разделение потоков и поддержку клинических процессов. Риск возникает, когда ремонт делается "как в офисе", без привязки к маршрутам пациента, инфекционному контролю и потребностям отделений.
Что обычно улучшается после грамотно связанного с процессами ремонта
- Логистика пациента: понятные пути, зонирование, меньше пересечений потоков, меньше "блужданий" и конфликтов в коридорах.
- Безопасность: условия для инфекконтроля, санитарные разрывы, корректные зоны ожидания.
- Рабочая среда: хранение, стерилизация/обработка, размещение оборудования, снижение потерь времени на "поиск и перенос".
- Качество сервиса: навигация, доступность для маломобильных, комфорт ожидания как фактор снижения жалоб.
Ограничения и типовые управленческие риски
- Ремонт без маршрутизации: красивое помещение не сокращает очереди, если запись, расписание и диагностика не перестроены.
- Неучтённая эксплуатация: материалы и инженерия должны выдерживать меднагрузку; иначе быстро появляются простои и "латание".
- Срыв непрерывности помощи: на время работ нужны временные маршруты, понятное информирование и контроль качества, иначе растут повторные обращения.
- Закупки вне клинического сценария: оборудование и мебель выбирают под процесс (кто, где и что делает), а не по принципу "что дешевле/что быстрее привезут".
Новые региональные программы: цели, механизмы и источники финансирования
Региональные программы в здравоохранении обычно нацелены на доступность, качество, профилактику, инфраструктуру и кадры. Управленческая задача - перевести цели программы в конкретные процессы: кто делает, по какому регламенту, какие данные собираем, как реагируем на отклонения.
- Ошибка: считать программу "набором закупок". Как правильно: описать клинический и организационный сценарий, под который делается закупка и обучение.
- Миф: внедрение начинается с отчётности. Как правильно: сначала регламенты и маршруты, затем - показатели и контроль качества данных.
- Ошибка: не согласовать изменения с первичным звеном. Как правильно: включать поликлиники и ФАПы в дизайн маршрута, иначе стационар и диагностика получат "падающий сверху" поток.
- Миф: цифровизация равна автоматизации. Как правильно: убрать лишние шаги процесса до внедрения ИТ, иначе автоматизируются ошибки (например, хаос слотов в расписании).
- Ошибка: отсутствует план коммуникаций с жителями. Как правильно: заранее объяснить правила записи, критерии неотложности и альтернативные каналы, чтобы снизить "всплески" обращений в регистратуру.
Оценка эффективности: метрики, сбор данных и оперативный мониторинг
Эффективность в регионе измеряют не "общим ощущением", а связкой метрик: доступность (контакт/запись), скорость маршрута до диагноза, доля повторных визитов по одной причине, неявки, жалобы по категориям, загрузка ключевых специалистов и кабинетов диагностики. Важно фиксировать не только показатель, но и управленческое действие при отклонении.
Мини-кейс: как навести порядок в записи и снизить перегруз первичного звена
Ситуация: жители массово пытаются записаться к узким специалистам напрямую, а терапевтические слоты недозагружены в одни часы и перегружены в другие. Решение - пересборка правил записи и быстрый контур мониторинга.
- Ввести типы слотов: "первичный разбор", "контроль/результаты", "справка/документы", чтобы регистратура и онлайн-канал направляли в правильный формат.
- Ограничить прямую запись к узким специалистам для части причин обращения, заменив её первичным разбором на первом уровне (в пределах регламентов медорганизации).
- Еженедельно разбирать причины неявок и "перекидываний" пациента между специалистами, закрепляя изменения в расписании и маршруте.
еженедельно:
собрать: обращения, неявки, повторные визиты, жалобы по категории
если неявки растут:
уточнить напоминания + правила отмены/перезаписи
если повторные визиты по одной причине растут:
обновить чек-лист первичного приёма + шаблон заключения
если очередь к диагностике растёт:
пересчитать окна + выделить слоты под приоритетные направленияПрактические ответы на ключевые вопросы руководителей и специалистов
Что делать, если жители жалуются, что невозможно записаться к врачу онлайн?
Проверьте, что в расписании есть корректные типы слотов и правила их открытия, а также что существует понятный резервный канал записи (колл-центр/регистратура) с фиксируемым обращением.
Почему "электронная регистратура записаться на прием" иногда ухудшает ситуацию?
Чаще всего из-за отсутствия правил для неотложных случаев, неконтролируемых дублей записи и слабой работы с неявками. Цифровой канал должен опираться на регламент, а не заменять его.
Когда оправдан вызов врача на дом с точки зрения управления ресурсами?
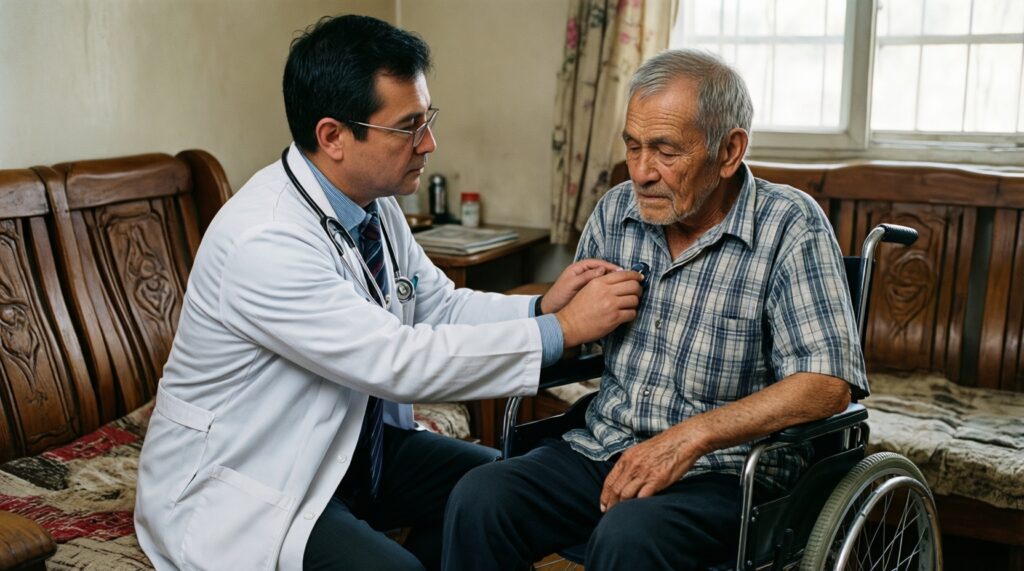
Когда состояние пациента ограничивает возможность безопасно добраться до медорганизации или требуется клиническая оценка на дому по регламенту. В остальных случаях лучше развивать быстрый первичный приём и кабинеты неотложной помощи.
Как корректно объяснить жителю разницу между ОМС и платный прием врача в клинике?
Разделите разговор на сроки, объём услуг и маршрутизацию: по ОМС - по медпоказаниям и направлению, платно - по договору и быстрее по времени. Важно предупредить о риске дублирования исследований.
Как организовать поток так, чтобы больше людей могли пройти диспансеризацию бесплатно?
Нужны выделенные дни/окна, маршрут "в один визит" по возможности и предварительная подготовка (анкеты, согласия, информирование). Параллельно - контроль узких мест в диагностике.
Какая первая управленческая мера при кадровом дефиците в поликлинике?
Разгрузить врачей от несвойственных функций через регистратуру и средний персонал и пересобрать расписание под реальный поток. Это даёт эффект быстрее, чем попытка "сразу найти специалистов".
Как понять, что ремонт действительно улучшил работу больницы?
Смотрите на изменения в маршрутах и безопасности: разделение потоков, снижение "блужданий", меньше сбоев из-за инженерии и понятные зоны ожидания. Если процессы не изменились, эффект будет преимущественно косметическим.


